|
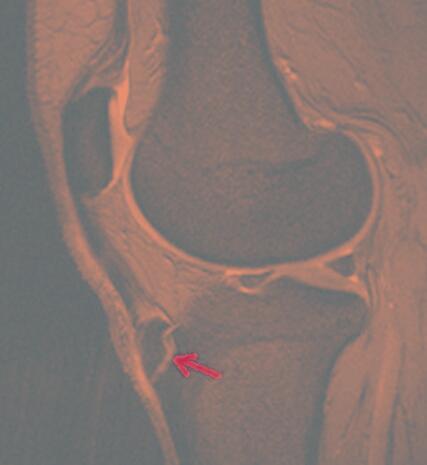
Il s'agit d'une Maladie du groupe du groupe des OSTÉOCHONDROSES (Voir Document) ORIGINE DE LA DOULEUR Entre les surfaces articulaires, existe une sorte de coussinet : le ménisque. Il va combler ce vide et permettre d’amortir les chocs. Les différents os de cette articulation sont maintenus par des attaches fibreuses : les ligaments croisés et les ligaments latéraux. La rotule, quant à elle, est maintenue, en haut, par le tendon du muscle quadriceps, qui se prolonge, en bas, par le tendon rotulien. C’est à ce niveau que prend naissance la douleur décrite dans la maladie d’Osgood-Schlatter. A l’endroit même où s’attache le tendon rotulien, sur une petite tubérosité (bosse) à l’avant du tibia (apophyse-tubérosité tibiale antérieure). Des douleurs qui diffusent, à partir de cette zone, vers la rotule ou vers le tibia. Cette souffrance est en réalité due au cartilage de croissance. Lors d’une pratique sportive intensive, le cartilage de croissance est soumis, de façon répétée, à des microtraumatismes, ce qui provoque une inflammation locale douloureuse et des problèmes d’ossification. Lorsque les douleurs persistent malgré la diminution ou l’arrêt du sport, les médecins proposent une immobilisation de trois à quatre semaines, en plâtrant le genou. Mais cela reste assez rare. Quant au recours à la chirurgie, il est exceptionnel dans le cadre de cette pathologie. Les chirurgiens doivent opérer pour retirer l’ossification seulement si un traumatisme a entraîné un déplacement des fragments osseux dans le genou. Cela peut parfois survenir des années plus tard, à l’âge adulte. QUELQUES PETITS CONSEILS PRATIQUES Si votre enfant se plaint de douleurs dans le genou, ne les négligez pas et emmenez le consulter un médecin, qui pourra en déterminer la cause. Ne vous inquiétez pas non plus, si c’est une pathologie d’Osgood-Schlatter, ce n’est pas une maladie grave, elle n’entraîne pas de complications dans la très grande majorité des cas, et les douleurs finissent toujours par disparaître. Le premier traitement est le repos, mais si on reprend le sport trop tôt et pas de manière progressive, les douleurs peuvent récidiver et cela risque donc d’être beaucoup plus long à guérir ! OSTÉOCHONDROSESLes ostéochondroses [ndt : souvent appelées à tort, en France, ostéochondrites ] sont des pathologies non inflammatoires, non infectieuses de la croissance osseuse au niveau de différents centres d’ossification, se produisant au moment du développement maximal de ceux-ci et touchant les épiphyses. L’étiologie en est inconnue, et l’aspect héréditaire, complexe. Les se distinguent par leur localisation anatomique, leur évolution, leur pronostic ; elles entraînent généralement des douleurs et ont d’importantes répercussions orthopédiques. Les ostéochondroses rares comprennent la maladie de Freiberg (tête du 2 métatarsien), la maladie de Panner (condyle huméral), la maladie de Blount (plateau tibial) la maladie de Sever (calcanéum), le syndrome de Sindling-Larsen-Johansson (rotule). Maladie d’Osgood-Schlatter :La maladie d’Osgood-Schlatter est l’ostéochondrose de la tubérosité tibiale antérieure. La maladie d’Osgood-Schlatter apparaît entre 10 et 15 ans, est plus fréquente chez le garçon, est généralement unilatérale. L’étiologie semble être traumatique, due à des tractions excessives exercées par le tendon rotulien au niveau de son insertion épiphysaire encore immature. Les symptômes caractéristiques sont la douleur, la tuméfaction et la sensibilité douloureuse au niveau de la tubérosité tibiale antérieure, là où s’insère le tendon rotulien. Il n’y a pas de signes généraux. Diagnostic et traitementLe diagnostic est établi par l’examen. La radio de profil du genou montre une fragmentation de la tubérosit é tibiale. Cependant, les radios ne sont pas nécessaires, sauf si la douleur et la tuméfaction s’étendent au-delà de la tubérosité tibiale ou si la douleur s’accompagne de rougeur et d’une chaleur locale augmentée. Dans de tels cas, la radio est utile pour exclure une origine traumatique ou inflammatoire aiguë.La guérison spontanée apparaît généralement après quelques semaines ou mois. Le plus souvent, la prise d’antalgiques, l’arrêt du sport et des exercices musculaires importants, particulièrement avec flexions complètes du genou, sont les seules mesures nécessaires. L’arrêt complet des sports n’est pas nécessaire. L’immobilisation plâtrée, l’infiltration d’hydrocortisone, une exérèse chirurgicale de séquestres osseux, un forage et une greffe sont rarement nécessaires. ........................................................................................................................................................................................... La maladie osseuse de Köhler est rare ; elle se manifeste chez l’enfant âgé de 3-5 ans (plus souvent le garçon), et est unilatérale. Le pied est tuméfié et doulou-reux ; la douleur est maximum au bord interne de la voûte plantaire. Le port de charges et la marche augmentent la douleur, et la marche est affectée. À la rx, le scaphoïde est initialement aplati et densifié ; plus tard il se fragmente, avant de se réossifier. La radio du pied atteint, comparativement au côté sain, permet d’évaluer l’évolution. Celle-ci est chronique, mais la maladie dure rarement plus de 2 ans. Le repos, le traitement de la douleur et l’éviction du port de lourdes charges sont nécessaires. Dans les cas aigus, le port, pendant quelques semaines, d’un plâtre de marche remontant sous le genou, bien modelé sous la voûte plantaire, peut être utile. La maladie de Legg-Calvé-Perthes est une nécrose aseptique idiopathique de l’épiphyse de la tête fémorale. La maladie de Legg-Calvé-Perthes est l’ostéochondrose la plus fréquente ; elle a une incidence maximum entre 5 et 10 ans, est plus fréquente chez le garçon et est généralement unilatérale. Près de 10 % des cas sont familiaux. Les symptômes caractéristiques sont la douleur au niveau de l’articulation de la hanche et une altération de la marche ; le début est progressif, et l’évolution, lente. Les mouvements articulaires sont limités, et les muscles des cuisses peuvent s’atrophier. Dans tous les cas avec lésions bilatérales ou antécédents familiaux, une exploration du squelette est nécessaire, pour exclure des pathologies héréditaires, en particulier la dysplasie épiphysaire multiple, dont le pronostic et la prise en charge sont différents. Il faut également élim iner une hypothyroïdie, une drépanocytose ou une origine traumatique. Sans traitement, l’évolution est généralement longue mais s’arrête spontanément (généralement à 2-3 ans). Lorsque la maladie parvient à son terme et devient quiescente, les déformations résiduelles de la tête fémorale et du cotyle vont prédisposer à la survenue d’une arthrose dégénérative. Grâce au traitement, les séquelles sont moins sévères. Le traitement orthopédique comprend un alitement prolongé, une traction continue par bandes, des plâtres en abduction et des attelles, afin de préserver la tête fémorale. Certains experts sont partisans d’une ostéotomie sous-trochantérienne avec ostéosynthèse et un lever précoce. La maladie de Scheuermann entraîne des altérations localisées des corps vertébraux, induisant des douleurs dorsales et une cyphose. La maladie de Scheuermann se manifeste à l’adoles-cence ; elle est relativement fréquente, un peu plus chez le garçon. Il s’agit probablement d’un groupe de plusieurs maladies ayant des symptômes similaires, mais dont l’étiologie et la physiopathologie restent incertaines. Elle peut résulter d’une ostéochondrite des cartilages supérieurs et inférieurs des plateaux vertébraux, ou de lésions de nature traumatique. Certains cas sont familiaux. La plupart des patients présentent une attitude voûtée et des dorsalgies modérées. Certains ont une morphologie semblable aux patients atteints du syndrome de Marfan ; les longueurs du tronc et des membres sont disproportionnées. La cyphose thoracique physiologique s’accentue de façon diffuse ou localisée. L’évolution est de sévérité modérée, mais longue, souvent durant plusieurs années (bien que cette durée varie beaucoup). Une anomalie de courbure peu importante du rachis persiste souvent après l’arrêt de la maladie. Une forme bénigne, non évolutive, peut être traitée en réduisant le port de charges et les activités fatigantes. Parfois, lorsque la cyphose est plus sévère, le port d’un corset thoracique ou lors du repos, le décubitus sur un lit rigide, sont indiqués. Exceptionnellement, des formes évolutives peuvent nécessiter une stabilisation chirurgicale et la correction de la cyphose vertébrale. Auteur : Mohamed NOUREDDINE
La section commentaire est fermée.
|
AuteurÉcrivez quelque chose à votre sujet. Pas besoin d'être fantaisiste, juste un aperçu. Archives
Décembre 2018
Catégories |
 Flux RSS
Flux RSS